Этапы лечения

Хроническое кровотечение с малым объёмом потерянной крови может начинаться и в амбулаторных условиях, экстренные ситуации с массивной кровопотерей требуют неотложных действий и дальнейшего лечения в стационаре. Практически все причины лёгочных кровотечений подразумевают лечение в стационарных условиях.
Первая помощь при легочном кровотечении
Помощь при лёгочном кровотечении оказывается человеком, который находится рядом, для выполнения простых действий не требуется глубоких познаний в медицине, достаточно просто запомнить несколько правил:
- расстегнуть первые пуговицы на одежде, ремни, замки и т.д.;
- уложить на спину или на бок (при массивном кровотечении) и обязательно приподнять голову!!!;
- не давать пациенту воду и еду ни в коем случае.
По приезду скорой медицинской помощи медицинский работник проводит осмотр больного, оценивает его состояние. При массивной кровопотере обеспечивается санация дыхательных путей от крови и сгустков, далее производится подача кислорода и установка катетеров для переливания растворов с целью восполнения объёма потерянной крови. Все эти действия должны проводиться по пути в больницу.
Дальнейшее стационарное лечение
В стационаре проводят исследования лабораторные и инструментальные для постановки верного диагноза. Но на первом месте в этом случае стоит остановка кровотечения.
Используются растворы для восполнения ОЦК (объёма циркулирующей крови) – кристаллоиды и коллоиды (физиологический раствор, раствор Рингера, Диссоль и т.д.), при большой потере крови (более 21% от общего объёма всей крови) переливают эритроцитарную массу, свежезамороженную плазму и другие препараты крови.

При не останавливающемся кровотечении используются инвазивные методы – фибробронхоскопия (с целью удаления сгустков крови из бронхов и орошения различными препаратами), также может быть использована специальная гемостатическая губка, которая тампонирует место кровотечения. При обширных кровотечениях (например, при травме) проводятся хирургические операции на грудной клетке.
Попутно с первоочерёдными мероприятиями устанавливается точный диагноз. Далее после остановки кровотечения начинается лечение самого заболевания. При пневмониях, абсцессах – назначение антибактериальных препаратов, туберкулёзе – противотуберкулёзные препараты, опухолях и метастазах – химиотерапия, лучевая терапия, операция.
Дальнейший план лечения определяет врач, либо сам продолжает лечение, если заболевание находится в его компетенции, либо направляет пациента в профильное лечебное учреждение.
Реабилитация
Реабилитация пациентов зависит от основного заболевания. Реабилитационные мероприятия должен назначить лечащий врач (обычно рекомендации по дальнейшему лечению даются пациентам вместе с выпиской из стационара или есть такие специалисты, как реабилитологи, которые с учётом всех особенностей и заболеваний дают рекомендации).
Реабилитация заключается в коррекции образа жизни, прежде всего это отказ от вредных привычек, возможно, смена работы, климата, бытовых условий, режима труда и отдыха, и т.д. На самом деле реабилитация предопределяет дальнейшее комфортное состояние пациента, поэтому не нужно относиться к рекомендациям скептически и всё-таки попытаться выполнять их.
Диспансеризация пациентов после лёгочного кровотечения

Диспансеризация зависит от основного заболевания. То есть после лечения в стационаре или амбулаторно пациента должны поставить на учёт к определённому врачу, у которого в дальнейшем он будет наблюдаться (онколога, фтизиатра, гематолога, пульмонолога и т.д.).
Обычно первый год после заболевания количество осмотров сводится к 2 – 6, а может быть и больше, на второй год – 2 – 4, затем, после стойкой ремиссии, осмотр может проводиться раз в год. Всё зависит от конкретного заболевания и состояния пациента.
Причины легочного кровотечения
Причинами ЛК могут быть травмы грудной клетки, поражение внутренних органов, а также химическое воздействие на организм. Поговорим о каждой из причин в частности.
Справка!
В большей части случаев, предшественниками симптома являются поражения бронхиальных сосудов и легких.
К инфекционным заболеваниям, которые могут вызывать выделение крови, относятся:
- Стафилококк.
- Туберкулез.
- Менингококк.
- Пневмококк.
- Паразиты.
К факторам, которые приводят к ЛК, как к самостоятельному заболеванию, относятся:
- Длительный прием антикоагулянтов.
- Проявление аллергии на медикаменты.
- Ионное облучение.
- Травмы грудной клетки.
- Неполная остановка кровотечения из легкого в результате оперативного вмешательства.
- Застой крови в сосудах.
- Пересадка органов.
Также причиной ЛК могут стать нарушения в работе внутренних органов. К факторам, провоцирующим проявление патологии, относятся:
- Повышенное артериальное давление.
- Тромб в артерии легкого.
- Пороки сердца.
- Образование рубцов в сердечной мышце.
- Ишемическая болезнь сердца.
Также к ЛК могут привести:
- Воспалительные заболевания легких.
- Доброкачественные опухоли в области бронхов.
- Злокачественные опухоли в легких.
- Ревматизм.
- Васкулит.
- Диатез.
- Некроз тканей легких.
- Гемосидероз.
- Синдром Гудпасчера.
Методы диагностики
Диагностика кровотечения очень важна для дальнейшей тактики ведения пациента, так как не установив причину кровотечения, не возможно устранить его
Так же очень важно установить, действительно ли это лёгочное кровотечение (дифференцируется с желудочное-кишечным). При полном и правильном обследовании врачу удаётся установить истинную причину и составить план лечения
Каждый врач при ведении такого пациента должен быть насторожен в плане онкологии, так как часто легочные кровотечения сопровождают раковые заболевания.
Физикальные данные
При осмотре пациента выявляется бледность кожных покровов, общее состояние может быть тяжёлым или удовлетворительным. Артериальное давление понижено. Эти симптомы выявляются при длительных хронических кровотечениях либо при одном, но интенсивном с большой потерей крови (от 500 мл и более). При физикальном осмотре также проводят аускультацию (выслушивание) лёгких и сердца.
Часто при обычном осмотре, особенно когда кровотечение не является таким интенсивным, поставить точный диагноз не удаётся, требуется более тщательное обследование с помощью инструментальных и лабораторных методов.
Инструментальные методы
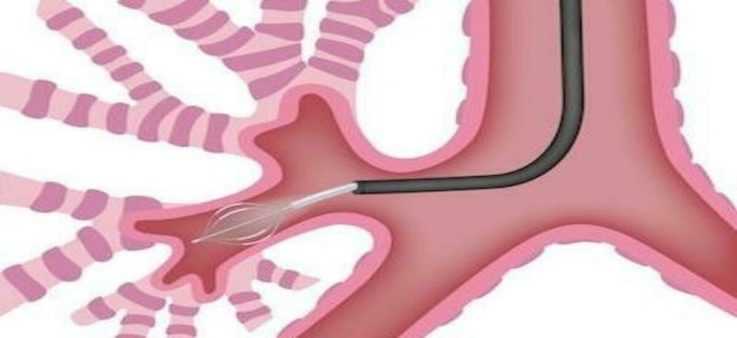
Основным методом является рентгенологическая диагностика, с помощью рентгенографии удаётся выявить пневмонии, опухоли, гнойные заболевания (абсцесс, гангрена), ТЭЛА и т.д. В виду простоты, быстроты и сравнительно недорогой стоимости этот метод используется чаще других. В непонятных ситуациях используется КТ, МРТ-исследование, которые являются более дорогостоящими процедурами.
Фибробронхоскопия должна проводиться всем пациентам с лёгочным кровотечением. Эта процедура позволяет определить источник кровотечения, проходимость бронхов, выявить какие-либо изменения или новообразования в бронхиальном дереве.
Лабораторная диагностика
ОАК (общий анализ крови) выявляет анемию. ОАМ (общий анализ мочи) в основном не даёт каких-либо данных. Кровь используется для определения онкомаркёров (при диагностике опухолей), для подтверждения диагнозов коагулопатий, ТЭЛА и др.
Дифференциальная диагностика
Дифференцировать лёгочное кровотечение в первую очередь нужно с желудочно-кишечным. При лёгочном кровотечении кровь чаще всего пенистого характера ярко-красного цвета, в то время как при желудочно-кишечном она тёмно–красная. Также при наличии желудочно-кишечного кровотечения возникает мелена (окрашивание кала в чёрный цвет).
Между собой часто дифференцируют опухоль и туберкулому или абсцесс лёгкого – все эти структуры имеют округлую форму, и не всегда только по одной рентгенограмме можно поставить верный диагноз. В редких случаях требуется даже пункция лёгкого (биопсия).
Признаки легочного кровотечения
Симптомы легочного кровотечения появляются сразу. Основной признак патологии — приступы кашля и выделение крови в мокроте.
Важно!
Зачастую симптомы нарастают очень быстро, что угрожает жизни больного. Требуется немедленная врачебная помощь.
Важно уметь отличать легочное кровотечения от кровотечения из носа или, например, желудка. ЛК имеет характерную симптоматику:
- Из-за того что пациент постоянно сглатывает кровавые выделения, происходит их постепенное накопление, а это приводит к кровавой рвоте и потемнению кала.
- Консистенция выделяемой мокроты немного пенистая, кровь при легочном кровотечении темно-алого цвета.
- Дыхание частое, но тяжелое.
- Кожные покровы бледнеют.
- Наблюдается общая слабость.
- Учащается сердцебиение.
- Голос больного хрипит.
- Больной может потерять сознание.
- Пациент испытывает болезненные ощущения в области грудной клетки.
- Больного лихорадит.
- Падает артериальное давление.
Легочные кровотечения. Профилактика.
14 Ноября 2015
Основными причинами кровохарканья и кровотечения являются разрывы стенок кровеносных сосудов легких вследствие повышения кровяного давления в малом круге кровообращения, нарушения свертывающей системы крови, повышения проницаемости стенок сосудов на участке патологического процесса. Легочное кровотечение и кровохарканье являются симптомами различных заболеваний органов дыхания. Среди заболеваний легких туберкулез остается одной из самых частых причин возникновения легочных кровотечений. Реже кровохарканье и легочные кровотечения отмечаются при пневмосклерозе различного происхождения, хроническом бронхите, пневмонии и абсцессе легких, а также при грибковых и паразитарных заболеваниях легких. Кровохарканье может появляться при пороке митрального клапана, кардиосклерозе, аневризме аорты и желудочка сердца, авитаминозе С и гемофилии. Оно возникает при травмах, повреждающих легкое, некоторых отравлениях и вдыхании отравляющих веществ.
Предрасполагающими моментами являются острое повышение внутригрудного давления, психоэмоциональное напряжение, нарушение целости сосудистой стенки.
Кровохарканье — откашливание крови из дыхательных путей в виде отдельных прожилок или небольшой примеси в мокроте ярко-красного цвета. Кровохарканье — признак легочного кровотечения, и разница между ними только количественная: если выделилось в сутки до 50—100 мл — это кровохарканье, если больше — кровотечение. Кровохарканье и легочное кровотечение являются грозными осложнениями, при которых не только ошибки, но даже промедление в оказании помощи могут привести к летальному исходу.
Факторами, способствующими возникновению кровохарканья и легочного кровотечения, являются холод, колебания атмосферного давления, повышенное солнечное облучение, пребывание в высокогорной местности, применение некоторых медикаментов, лихорадка, острое и хроническое алкогольное опьянение. Кровохарканье возникает также вследствие повышенной проницаемости сосудов, вызванной наличием воспаления, или вследствие разрыва мелких сосудов.
При раке легкого кровохарканье обусловлено повреждением мельчайшей сети новообразованных сосудов. Кроме того, оно возникает вследствие разрушения артерий в результате распада опухоли.
Тяжесть кровотечения оценивают, основываясь на его характере (артериальное, венозное), скорости излития и объеме излившейся крови. Кровотечения делятся на малые (100—300 мл), средние (300-700 мл) и обильные (профузные) — более 700 мл. Большую опасность для жизни представляют «молниеносные» обильные кровотечения, возникающие в течение короткого промежутка времени. Малые и средние кровотечения встречаются при очаговых формах туберкулеза легких в 12—15% случаев; при инфильтративных — в 20—30% случаев.
Во время легочного кровотечения при кашле появляется ощущение сдавления за грудиной, чувство удушья и затем с характерным клокотанием изо рта выделяется алая пенистая кровь без сгустков. Промедление в этих случаях недопустимо – больных даже с небольшим кровохарканьем следует срочно госпитализировать в стационар.
Консервативные терапевтические мероприятия находят широкое применение при малых и средних легочных кровотечениях. Непрекращающиеся легочные кровотечения и кровохарканья являются показаниями к операции. Основной операцией при легочных кровотечениях является удаление пораженной части легкого и источника кровотечения. Значительно реже показаны другие вмешательства.
В профилактике легочных кровотечений главная роль принадлежит лечению болезней,
способствующих нарушению целости сосудистых стенок. Это возможно при регулярном
прохождении медицинских осмотров, выполнении врачебных рекомендаций и назначений,
соблюдении правил здорового образа жизни
Симптоматика
Больные с легочным кровотечением жалуются на сильный и упорный сухой кашель. Со временем он становится влажным, появляется слизистая мокрота, смешанная с алой пенистой кровью или кровяными сгустками.

У пациентов появляется следующие симптомы:
- Кровохарканье,
- Одышка,
- Тахипноэ,
- Слабость,
- Дискомфорт и боль в груди,
- Лихорадка,
- Бледность и мраморность кожи,
- Центральный цианоз;
- Учащенное сердцебиение;
- Хрипы;
- Гипотония;
- Испуганный внешний вид;
- Головокружение.
Легочное кровотечение обычно возникает внезапно, на фоне полного благополучия. Больные сначала нечасто откашливаются. Покраснение мокроты указывает на незначительное повреждение тканей. Постепенно покашливания становятся более частыми и сильными с выделением большого количества кровавой пенистой мокроты. Кашель становится очень тяжелым, его практически невозможно остановить. Массивное кровотечение проявляется нарушением зрения, предобморочным состоянием, судорожным синдромом, диспепсией, асфиксией.
Туберкулезное поражение легочной ткани с разрушением основных структур органа проявляется интоксикационным синдромом, недомоганием, субфебрилитетом, сухим кашлем, болью в груди, притуплением перкуторного звука. Кровохарканье при этом ухудшает течение заболевания, появляется одышка, акроцианоз, лихорадка, озноб, профузный пот. Кашель становится влажным, все клинические признаки патологии становятся максимально выраженными.
Кровохарканье — один из основных симптомов бронхоэктатической болезни, свидетельствующий о выраженном деструктивном процессе. Клиническими признаками патологии являются: рецидивирующий упорный кашель, хрипы, одышка, боль в груди, лихорадка, снижение трудоспособности, истощение, отставание в развитии, одутловатость лица, пальцы Гиппократа. Ограничивается дыхательная экскурсия грудной клетки, перкуторно отмечается коробочный звук, аускультативно – обилие сухих и звучных среднепузырчатых влажных хрипов.
Абсцесс легкого проявляется кровохарканьем: больные выделяют гнойную зловонную мокроту «полным ртом», после чего наступает временное облегчение. Клинически преобладают симптомы выраженной интоксикации.
Рак легких проявляется кровохарканьем и легочным кровотечением. Разрастание опухолевой ткани и ее распад приводят к разрушению бронхов и поражению кровеносных сосудов. На первых стадиях заболевания больных беспокоит сухой, мучительный кашель, который со временем становится влажным, продуктивным. Пациенты резко худеют, у них увеличиваются регионарные лимфоузлы. Легочное кровотечение при раке легких нередко заканчивается смертью больного. Диагностика патологии основывается не только на клинической картине, но и на характерных рентгенологических признаках.
Силикоз и прочие пневмокониозы проявляются кровохарканьем, а в терминальных стадиях — легочным кровотечением. Лица, работающие в условиях запыленности частицами кварца, в наибольшей степени подвержены развитию патологии.
Легочное кровотечение при инфаркте легкого бывает обильным или скудным, кратковременным или продолжительным. Оно возникает на фоне характерной симптоматики заболевания.
Первая помощь
Если у вас или рядом находящегося человека началось кровохарканье из легких, нужно выполнить ряд действий, не требующих особых познаний в медицине:
- Освободите пациента от одежды, мешающей дыханию.
- Лягте или уложите человека на бок, приподняв голову на подушке.
- Откажитесь от питья, не давайте воду больному.
При первых признаках патологии вызовите скорую. Это нужно сделать незамедлительно, пока состояние больного не ухудшилось. Приехавшие врачи должны осмотреть пациента. Если больной в тяжелом состоянии, искусственно подается кислород, устанавливаются катетеры для переливания крови. Эти действия проводятся в машине скорой помощи по пути в больницу.
В амбулаторных условиях или стационаре работа медиков сводится к остановке истечения крови. Для этого применяется трахеальная аспирация (вакуумное извлечение содержимого). В экстренных случаях требуется интубация (поддержание просвета в трахее благодаря вставленной трубке) или искусственная вентиляция легких.
Консервативные меры лечения включают медикаментозную терапию:
- гемостатические препараты (хлорид кальция, Викасол, аминокапроновая кислота);
- средства для снижения давления (азаметония бромида, триметафан камсилат);
- трансфузия эритроцитов для устранения анемии;
- введение нативной плазмы для гиповолемии.
Если консервативное лечение оказывается неэффективным, прибегают к хирургическому эндоскопическому способу. Эндоскопический гемостаз производится в операционной. Вмешательство проходит под местной анестезией с помощью аппликаций адреналином, раствором перекиси. Устанавливается гемостатическая трубка, сосуд «запаивается» в месте разрыва.
В некоторых случаях требуется эмболизация бронхиальных артерий. Так называют внутрисосудистую катетеризацию. Если причиной истечения крови стала артерия в бронхах, в устье вводится катетер. Через него в дыхательные пути проникает окклюзирующий материал, останавливающий кровь.
Иногда требуются паллиативные вмешательства, направленные на устранение боли и облегчение состояния. К ним прибегают, когда радикальная операция невозможна. К паллиативным вмешательствам относятся:
- оперативная коллапсотерапия (искусственный пневмоторакс в лечебных целях);
- торакопластику (создание частичного легочного коллапса с устранением ребер);
- экстраплевральную пломбировку (заполнение образовавшихся при туберкулезе полостей пломбирующим средством);
- перевязку легочной артерии.
Если других путей нет, прибегают к частичной резекции легких или полном удалении органа.
Заболевания, приводящие к кровотечению
Кровотечение чаще всего встречается при туберкулезе, на него приходится почти 90% всех случаев. Далее следуют бронхит, бронхоэктазия, хроническая пневмония, гангрена или абсцесс легкого и рак.

Кровотечение часто возникает из-за травмы сосудов, входящих в большой круг кровообращения. Заболевания легких, хронический бронхит вызывают подобные вещи. Некоторые системные заболевания (диатез, васкулит, ревматизм и др.) Провоцируют кровотечение.
Обычно он исходит из бронхиальных (переразвитых) артерий, а в зоне хронического воспаления дополнительно наблюдаются аневризматические изменения.
Симптомы легочного кровотечения
Кровотечение может случиться в любое время и даже вовсе беспричинно на фоне полного покоя или умеренной нагрузки. Всё дальнейшее зависит от скорости кровопотери. Если и раньше уже отмечалось кровохарканье, то пациент пугается меньше, но когда кровь идёт горлом страшно всем.
Как правило, при серьёзном кровотечении начинается сильный и неукротимый кашель, к нему присоединяется прогрессирующая одышка, поскольку кровь затекает в альвеолы и отключает в них газообмен. Кровь может пениться, смешиваясь с воздухом. Часто возникает рвота проглоченной кровью, в отторгнутых массах кровь рыжая. Усиливается сердцебиение, пациент покрывается липким холодным потом, руки и ноги холодеют вследствие снижения периферического давления. Уходит кровь, теряются силы.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Этиология и патогенез
Л. к. является симптомом различных, чаще всего воспалительных заболеваний органов дыхания неспецифического (бактериального, вирусного и грибкового) или специфического (туберкулез, сифилис) происхождения, а также злокачественных опухолей легких. Повторные Л. к. нередко служат единственным симптомом так наз. сухих бронхоэктазов. Причиной массивного Л. к. может быть гангренозный абсцесс или гангрена легкого. При аспергиллезе Л. к. возникает чаще, чем при других грибковых заболеваниях легких. Благодаря химиотерапии туберкулез перестал играть доминирующую роль среди причин Л. к., однако при хрон, фиброзно-кавернозном туберкулезе поздние Л. к. имеют место и нередко являются причиной смерти.
При неспецифических и специфических воспалительных заболеваниях легких источником Л. к. являются избыточно развитые (в зоне бронхоэктазов или туберкулезных каверн) сети расширенных бронхиальных сосудов (вплоть до развития веретенообразных и мешковидных аневризм — так наз. аневризмы Расмуссена). Л. к. возникает при разрыве аневризмы или аррозии ее стенки. При опухолях кровотечение обусловлено некрозом или распадом ткани, разрушением вновь образованных тонкостенных лакун, сети мельчайших сосудов, лишенных эластической оболочки.
Закрытая травма легкого с компрессией грудной клетки и контузией или разрывом легочной ткани, сопровождающаяся повреждением сосудов, вызывает обильное Л. к. даже при отсутствии нарушения целости висцеральной плевры. Причиной Л. к. могут быть также аспирированные остроконечные или плотные инородные тела бронхов, вызывающие ранение сосудов или аррозию их стенки вследствие пролежня. Часто Л. к. наблюдается при длительном нахождении в паренхиме легкого инородных тел огнестрельного происхождения.
По данным Реми (J. Remy) и соавт. (1977), из 104 больных с Л. к. туберкулез был прижизненно установлен у 35 чел., бронхоэктатическая болезнь у 27, аспергиллез у 19, другие пневмомикозы у 14, рак легкого у 3, легочная киста — у 3, Эхинококкоз у 2 больных, у одного больного причина кровотечения не установлена.
Другая группа заболеваний, осложняющихся Л. к.,— болезни органов кровообращения. Обильные Л. к. при митральном стенозе обусловлены затруднением оттока из малого круга кровообращения и разрывом расширенных бронхиальных вен; при аневризмах аорты Л. к. возникает при их вскрытии в трахею и главные бронхи (чаще левый). Повторные Л. к. характерны для врожденных пороков сердца с дефектом перегородки (при комплексе Эйзенменгера).
Л. к. при болезнях крови чаще всего связано с геморрагическим диатезом. Кровотечение из варикозно измененных вен слизистой оболочки трахеи, бронхов и артериовенозных аневризм наблюдается при болезни Ослера — Рандю. Особое место занимает Л. к. при эндометриозе легкого, к-рое возникает во время месячных.
Л. к. после операций на легких может быть вследствие образования бронхиального свища и эмпиемы плевры, сопровождающейся аррозией крупного сосуда, а также в связи с затруднением оттока из легочной вены, по к-рой оттекает кровь из оставшейся после резекции части легкого. Поздние пострезекционные Л. к. возможны в связи с рецидивом опухоли или иным патол, процессом. Л. к. во время бронхоскопии наблюдаются при биопсии сильно васкуляризированной опухоли или в момент экстракции вклиненного инородного тела.
Диагностика
Для начала необходимо разобраться, действительно ли это лёгочное кровотечение. Установить, что кровит слизистая оболочка ротовой полости или верхних дыхательных путей, помогает ЛОР- осмотр. Далее дифференцируют желудочное и лёгочное кровотечение, при кровотечении из лёгких кровь частично проглатывается и часто бывает рвота, но никогда не бывает жидкого чёрного стула — мелены. Цвет крови не помогает диагностике, потому что кровь из лёгких может быть алой и тёмной, в зависимости от того что повреждено: бронхиальная артерия или веточка лёгочной артерии. Но кровь из лёгких щелочная, а желудочная имеет кислую реакцию рН, это очень быстрая и точная диагностика.
Рентгенологическое исследование органов грудной клетки помогает в половине случаев установить из какого именно лёгкого, правого или левого, поступает кровь, ещё в половине случаев не удаётся локализовать источник. Компьютерная томография с контрастированием тоже установит сторону поражения, а также даст полезную информацию о состоянии систем сосудов бронхиального и малого круга, и чаще рентгена устанавливает точное место, откуда поступает кровь.
Если КТ не смогла найти источник кровотечения, то выполняется бронхоскопия. На первом этапе бронхоскопию выполняют при угрозе жизни, она не столь диагностическое, сколь экстренное лечебное мероприятие. При небольшом кровотечении и при заведомо известном источнике, к примеру, при диагностированной единственной опухоли бронха, просто незаменима ангиография, которая точно укажет на сосуд.
Всё обследование должно выполняться в реанимационном отделении или операционной, поскольку у пациента развивается тяжёлая дыхательная и присоединяется сердечно-сосудистая недостаточность
Важно, чтобы в этот момент рядом с пациентом были реаниматолог, торакальный онколог, сосудистый хирург и рентгенэндоваскулярный хирург. В государственных неспециализированных учреждениях «скорой помощи» нет возможности для оказания достаточной при легочном кровотечении помощи, остаётся полагаться только на искусство хирурга и мастерство реаниматолога
Особенности кровотечения
Первоначально кашель представляет собой легкий кашель, покраснение слизи незначительное, что свидетельствует о незначительном повреждении тканей.
Постепенно кашель становится более сильным, учащается и выделяет большое количество пенистой кровянистой мокроты. Позже он может стать интенсивным, почти безостановочным, что ухудшит положение пациента.
Легочное кровотечение классифицируется на типы по нескольким критериям:
Одна из форм патологии — кровохарканье, характеризующееся многочисленными кровянистыми пятнами в мокроте, слюне. Он может появиться в результате различных заболеваний и должен отличаться от кашля, при котором кровь выводится не из дыхательной системы.
Оно отличается от легочного кровотечения количеством выделяемой крови, легче поддается лечению и не считается опасным для жизни.
Ранняя дифференциальная диагностика важна для исключения или подтверждения желудочных расстройств, при которых кровь темнее и имеет сгустки.
Как диагностируют кровотечение легкого
В зависимости от причины, повлекшей за собой кровотечение в легком, лечением больного занимаются специализирующиеся в конкретной области медицины специалисты. Но для того, чтобы установить источник патологии, понадобится провести ряд исследований серологических и аппаратных.
Диагностические методы при кровотечении из легкого:
- Биохимический анализ кровяной массы, полученной из вены.
- Микробиологичекое рассмотрение мокроты, чтобы выявить причину выделения крови.
- Анализ мочи позволяет исключить легочно-почечную патологию или гломерунонефрит.
- Ультразвуковое либо рентгенологическое обследование.
- Компьютерная или магнитно-резонансная томография.
- Эхокардиография, коагулограмма.
- Артериография бронхиальная, ангиопульмонография.
Для исследования каких-либо посторонних звуковых явлений в легких (шумов, хрипов, свистов) используют аскультативный или перкуссионный метод диагностики. Аскультация, то есть выслушивание, осуществляется путем прикладывания уха к грудной клетке пациента или с использованием специальных приспособлений (фонендоскоп, стетоскоп). Перкуссия требует от врача специфической подготовка, потому как методика заключается в простукивании области легких, с целью определения внутреннего состояния дыхательного органа по характерным звуковым отголоскам в ответ на манипуляции доктора.
Легочные кровотечения – причины возникновения
Причины лёгочных кровотечений могут быть самыми различными, нередко установить истинную причину бывает непросто. Лечение симптома (лёгочного кровотечения) должно всегда начинаться с основного – устранения причины (самого заболевания, которое даёт такой опасный симптом).
Фоновые состояния
На фоне каких заболеваний может начаться лёгочное кровотечение?
- Инфекции – самая частая и обширная группа причин. Сюда входят такие заболевания как: туберкулёз лёгких, пневмонии различного генеза, гнойные заболевания лёгких (абсцесс, гангрена), грибок, паразитарные инфекции, бронхоэктазы, бронхит и т.д.
- Опухолевые процессы (опухоль лёгкого, метастазы в дыхательные пути (лёгкие, бронхи)).
- Травма в область грудной клетки (ушибы, ранения, огнестрельные повреждения, разрыв лёгкого и т.д.).
- Сосудистые причины (ТЭЛА – тромбоэмболия лёгочной артерии, аневризма аорты, врождённые особенности сосудов (пороки развития), гипертоническая болезнь (повышение АД), инфаркт лёгкого.
- Коагулопатии – заболевания, характеризующиеся дефектом свертывающей системы крови. Гемофилия, тромбоцитопения, болезнь Виллебранда, ДВС-синдром.
- Другие причины. Легочные кровотечения могут возникать при некоторых медицинских манипуляциях – пункция, бронхоскопия, послеоперационные осложнения и др.
Непосредственные причины лёгочных кровотечений
Непосредственные причины лёгочных кровотечений чаще всего кроются в дефекте самих сосудов при воспалительных или склеротических изменениях лёгочной ткани. Существует еще одна группа лёгочных кровотечений, которая называется идиопатическая (то есть причина не установлена), тот случай, когда нельзя установить на фоне чего возник симптом (кровотечение).
В основном нельзя выделить какой-то определённый вид лёгочного кровотечения, который бы происходил без фона (без основного заболевания).
Механизмы, происходящие в лёгких при кровотечении
Что происходит в лёгких при кровотечениях?
- Во–первых, почему может возникать кровотечение? Сосудистая стенка при наличии каких–либо изменений (воспаление, инфекция, опухоли и т.д.) меняет свои свойства, становится более тонкой, проницаемой или ломкой, что значительно усиливает риск развития данного симптома.
- Во–вторых – изменение давления в малом круге кровообращения (повышение давления), воздействуя на повреждённый сосуд, приводит к ещё более усиленному излитию крови.
- А дефекты в свёртывающей системы крови не дают сформироваться полноценному тромбу, чтобы тот «залатал» повреждённый сосуд. Таким образом, при наличии всех трёх составляющих они усугубляют друг друга.
Весь патологический процесс происходит преимущественно в лёгких, но, конечно, состояние организма в целом тоже страдает. При частых или интенсивных кровотечениях развивается анемия (уменьшение количества эритроцитов, понижение уровня гемоглобина), гиповолемия (уменьшение общего объёма крови).
Патология у новорожденных
Эта патология довольно часто встречается даже у новорожденных: каждый 1000 младенец обычно появляется на третьи сутки жизни. Основные причины:
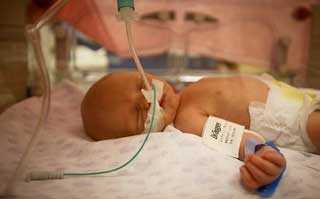
- Тяжелые роды, вызывающие асфиксию;
- внутриутробные инфекции;
- геморрагический отек легких;
- сердечно-сосудистые заболевания.
В группу риска входят недоношенные младенцы, у которых повышен риск патологии из-за возможности отека легких. Терапия проводится в условиях стационара, ребенок помещается в отдельный бокс.
Благодаря контролируемой беременности количество случаев заболевания в последние годы снизилось, и этому способствовали передовые технологические реанимационные мероприятия.






























