Лечение
В большинстве случаев синдром запирательного канала успешно излечивается консервативно. К операции приходится прибегать только в случае отсутствия эффекта других мероприятий или длительных и тяжелых проявлениях. Задачей такого хирургического вмешательства является декомпрессия нерва в точке его сдавления.
В Первой Медицинской Клинике схема лечения синдрома запирательного канала разрабатывается индивидуально для каждого пациента. В первую очередь назначаются препараты, позволяющие уменьшить отек мягких тканей, снять воспаление и боль, в том числе и в форме уколов (локальная инъекционная терапия). Кроме того, рекомендуется снижение нагрузки на больную конечность. Для фиксации конечности в функционально-выгодном положении могут использоваться ортезы, лонгеты, бандажи и пр.
Для быстрого купирования выраженного болевого синдрома проводятся медикаментозные блокады — инъекции комплекса противовоспалительного и анестезирующего препаратов в зону ущемления.
Важное значение придается коррекции имеющихся хронических патологий и состояний, усугубляющих течение патологии. В зависимости от показаний дополнительно могут назначаться:
- комплекс лечебной физкультуры;
- мануальная терапия;
- УВТ;
- массаж;
- рефлексотерапия;
- аутоплазмотерапия;
- введение в сустав биоимпланта Bio-Osteo;
- применение хондропротекторов и/или препаратов на основе производных гиалуроновой кислоты и пр.
Содержимое запирательного канала
Через канал проходит одноименная артерия, вена и нерв, а также жировая клетчатка.
 Нерв берёт начало из передних ветвей спинномозговых нервов, проходит позади, затем внутри большой поясничной мышцы, выходит из-под ее края, пересекает подвздошную фасцию и уходит вниз до крестцово-подвздошного сочленения. После этого идет по боковой стенке таза и входит в канал.
Нерв берёт начало из передних ветвей спинномозговых нервов, проходит позади, затем внутри большой поясничной мышцы, выходит из-под ее края, пересекает подвздошную фасцию и уходит вниз до крестцово-подвздошного сочленения. После этого идет по боковой стенке таза и входит в канал.
До входа в канал нерв отдает мышечные ветви, а внутри или после выхода делится на две ветви: переднюю и заднюю. Задняя ветвь принимает участие в иннервации большой приводящей мышцы бедра, суставной сумки тазобедренного сустава и надкостницы задней поверхности бедренной кости. Передняя ветвь иннервирует группу приводящих мышц, тонкую и гребенчатую мышцы, обеспечивает чувствительную иннервацию кожи внутренней поверхности бедра.
Это обусловлено соединением волокон передней ветви запирательного нерва с волокнами бедренного нерва, что ведет к формированию нового самостоятельного ствола — добавочного запирательного нерва.
Чаще всего нерв в канале лежит сверху, под ним проходит артерия, затем вена. Запирательная артерия берет начало из внутренней подвздошной артерии, проходит через канал, после выхода из него она образует анастамозы (так называемые соединяющие артерии) с медиальной артерией, огибающей бедренную кость, с нижней ягодичной артерией. Кровоснабжает наружную запирательную мышцу, а за счет своих ветвей участвует в питании приводящих мышц, головки бедренной кости.
Содержимое запирательного канала
Через канал проходят одноименная артерия, вена и нерв, а также жировая ткань.

Нерв берет начало от передних ветвей спинномозговых нервов, проходит сзади, затем внутрь большой поясничной мышцы, выходит из-под ее края, пересекает подвздошную фасцию и спускается к крестцово-подвздошному суставу. Далее он проходит по боковой стенке таза и попадает в канал.
Перед входом в канал нерв выделяет мышечные ветви, а внутри или после выхода разделяется на две ветви: переднюю и заднюю. Задняя ветвь участвует в иннервации приводящей мышцы бедра, суставного мешка тазобедренного сустава и надкостницы задней поверхности бедра. Передняя ветвь иннервирует группу приводящих мышц, тонкую и гребенчатую мышцы, обеспечивает чувствительную иннервацию кожи внутренней поверхности бедра.
Это связано с соединением волокон передней ветви запирательного нерва с волокнами бедренного нерва, что приводит к образованию нового самостоятельного ствола – добавочного запирательного нерва.
Чаще всего нерв в канале располагается вверху, под ним проходит артерия, затем вена. Запирательная артерия берет начало от внутренней подвздошной артерии, пересекает канал, после выхода образует анастомоз (так называемые соединительные артерии) с медиальной артерией, окружающей бедро, с нижней ягодичной артерией. Он снабжает кровью внешнюю запирательную мышцу и благодаря своим ветвям участвует в питании приводящих мышц, головки бедренной кости.
Заболевания запирательного канала
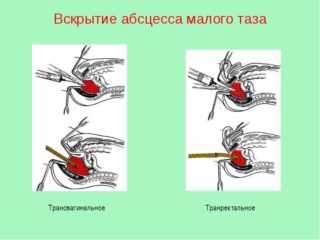 В этой области тазобедренного пояса возникают разные нарушения. Наиболее распространенные из них – флегмоны малого таза, которые возникают из-за гнойного воспаления следующих структур:
В этой области тазобедренного пояса возникают разные нарушения. Наиболее распространенные из них – флегмоны малого таза, которые возникают из-за гнойного воспаления следующих структур:
- влагалища и матки (наружные оболочки и околоматочные структуры);
- предстательной железы;
- семенных протоков и пузырьков;
- лимфатических узлов в области малого таза;
- мочевого пузыря и мочеточников;
- прямой кишки.
По мере развития, процесс распространяется между мышцами и мембранами.
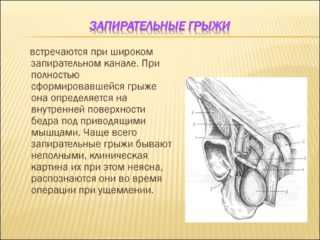
Запирательные грыжи
Отдельная категория заболеваний, которые связаны с нарушениями запирательных структур, — грыжи, возникающие из-за сдавливания мышцами. Патология встречается редко, появляется в зоне запирательной ямки. Грыжевый нарост распространяется через внутреннее отверстие и канал, проявляясь на поверхности бедра. Грыжа развивается в 3 этапа:
- Внутренний. Мешок охватывает только канал, не покидает его пределов.
- Наружный. Мешок выпячивается через наружное отверстие и проходит через гребенчатую мышцу.
- Выпирающий. Разрастаясь, грыжа выходит за пределы гребенчатой мышцы.
 В большинстве случаев грыжи обнаруживаются у женщин, что связно с сильным углом наклона таза. У них отверстие обладает большим размером. Возраст пациенток обычно больше 45-55 лет – в это время сокращается масса жировой клетчатки и мышц, начинаются изменения соединительной ткани. Еще одна особенность патологии связана с тем, что в большинстве случаев она протекает на обеих конечностях.
В большинстве случаев грыжи обнаруживаются у женщин, что связно с сильным углом наклона таза. У них отверстие обладает большим размером. Возраст пациенток обычно больше 45-55 лет – в это время сокращается масса жировой клетчатки и мышц, начинаются изменения соединительной ткани. Еще одна особенность патологии связана с тем, что в большинстве случаев она протекает на обеих конечностях.
Пациенты не могут по симптомам дифференцировать грыжу от других нарушений. Признаки сильно похожи на кишечную непроходимость, или блокировку тонкого кишечника:
- тошнота и рвота;
- боль в верхней зоне тазобедренного пояса;
- спастические боли в желудке.
Тошнота и рвота связаны с тем, что грыжа часто вызывает непроходимость кишечника. Однако они не указывают исключительно на это заболевание.
Синдром Хаушипа-Ромберга
Заболевание развивается из-за повреждений нервного волокна в разных зонах канала. Чаще всего зона повреждается из-за отёка стенок канала, сдавленного грыжей или воспалением прилегающих лонных костей.
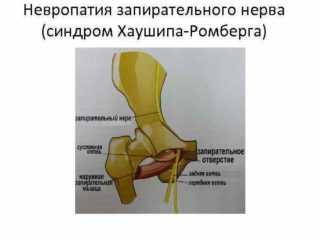 Синдром может протекать в 2 направлениях – при полном или частичном поражении нерва. Выявить отличительные признаки одной из патологий можно только с помощью специального теста. К симптомам синдрома Хаушипа-Ромберга относят:
Синдром может протекать в 2 направлениях – при полном или частичном поражении нерва. Выявить отличительные признаки одной из патологий можно только с помощью специального теста. К симптомам синдрома Хаушипа-Ромберга относят:
- боль при кашле;
- дискомфорт из-за узкой одежды;
- болезненность во всей паховой зоне;
- отведение и поворот бедра внутрь с усилением боли;
- нарушение чувствительности кожи внутри бедра.
Если синдром протекает в течение длительного времени, обязательно нарушается питание внутренних бедренных мышц. Это может привести к ограничению подвижности и мышечной атрофии.
2.2. Плечемышечный канал
П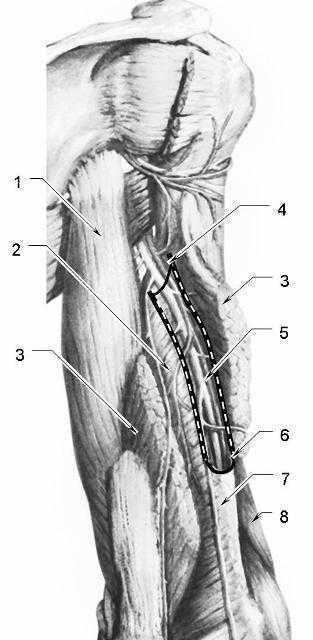 лечемышечный
лечемышечный
канал (канал лучевого нерва),
canalis
humeromuscularis
,
располагается в задней области плеча,
обходя плечевую кость по спирали. Этот
канал имеет: входное отверстие, стенки
и выходное отверстие (рис. 7).
Входное
отверстие канала
образуется между внутренними краями
медиальной и латеральной головок
трехглавой мышцы плеча;
Выходное
отверстие
располагается в латеральной межмышечной
перегородке плеча, между плечевой мышцей
и начальным отделом плечелучевой мышцы.
Стенки
канала
образуются:
бороздой
лучевого нерва на диафизе плечевой
кости;
латеральной
головкой трехглавой мышцы плеча;
медиальной
головкой трехглавой мышцы плеча.
Рис. 7. Плечемышечный
канал со вскрытыми стенками (выделен
пунктиром)
1 – длинная головка
трехглавой мышцы плеча, 2 – медиальная
головка, 3 – латеральная головка
(перерезана и отвернута), 4 – входное
отверстие плечемышечного канала, 5 –
плечемышечный канал и его сосудисто-нервный
пучок, 6 – выходное отверстие канала,
7 – медиальная межмышечная перегородка,
8 – плечелучевая мышца
Дополнительно
расположение медиальной борозды плеча
и плечемышечного канала можно рассмотреть
на рисунках 8 и 9.
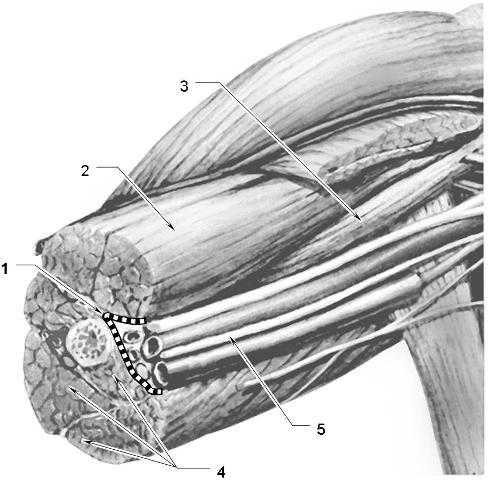
Рис. 8. Расположение
медиальной борозды плеча (дно борозды
обозначено пунктиром) и сосудисто-нервного
пучка в ней. Вид изнутри.
1 – дно медиальной
борозды плеча, 2 – двуглавая мышца
плеча, 3 — клювоплечевая мышца, 4 – головки
трехглавой мышцы плеча, 5 – сосуды и
нервы

Рис. 9. Горизонтальный
срез через среднюю треть плеча. Медиальная
борозда и плечемышечный канал выделены
темной заливкой.
1 – медиальная
борозда плеча и лежащие в ней сосуды и
нервы; 2 – двуглавая мышца плеча, 3 –
плечевая мышца, 4 – трехглавая мышца
плеча, 5 – плечемышечный канал
ЗАПИРАТЕЛЬНОЕ ОТВЕРСТИЕ
(foramen obturatum, pna, bna, jna) отверстие в тазовой кости, образованное ветвями лобковой и седалищной костей; З. о. закрыто запирательной мембраной и одноименными мышцами.
Медицинские термины.
2012
Возможные патологии
 Гнойное воспаление клетчатки таза носит острый характер, не имеет четких границ, склонно к распространению, формированию гнойных затеков. Развивается под действием гноеродных бактерий.
Гнойное воспаление клетчатки таза носит острый характер, не имеет четких границ, склонно к распространению, формированию гнойных затеков. Развивается под действием гноеродных бактерий.
Причинами формирования флегмоны являются гнойные воспаления:
- лимфатических узлов малого таза;
- мочевого пузыря;
- предстательной железы;
- семенных пузырьков;
- семявыносящих протоков;
- влагалища;
- матки, особенно ее наружней оболочки и околоматочной клетчатки;
- широкой связки матки;
- прямой кишки;
- мочеточников.
Запирательные грыжи
 В хирургической практике грыжа запирательного отверстия встречается редко. Ее образование происходит в области запирательный ямки. Грыжевой мешок из малого таза проходит через внутреннее отверстие ЗК, затем идет по каналу и выходит через наружное отверстие на внутреннюю поверхность бедра под группу мышц, приводящих бедро.
В хирургической практике грыжа запирательного отверстия встречается редко. Ее образование происходит в области запирательный ямки. Грыжевой мешок из малого таза проходит через внутреннее отверстие ЗК, затем идет по каналу и выходит через наружное отверстие на внутреннюю поверхность бедра под группу мышц, приводящих бедро.
Грыжа имеет три стадии развития в зависимости от анатомии расположения грыжевого мешка:
- Первая стадия — внутренняя грыжа. Мешок находится в канале, не выходя из него.
- Вторая стадия — наружная грыжа. Выпячивание выходит через наружное запирательное отверстие и находится под гребенчатой мышцей.
- На третьей стадии грыжа выходит из-под гребенчатой мышцы.
Часто такие грыжи встречаются у женщин из-за анатомических особенностей строения таза: это связано с его углом наклона, более широким запирательным отверстием, вертикальным расположением ЗК.
Синдром запирательного нерва (синдром Хаушипа-Ромберга)
 Патология возникает при поражении нерва на разных уровнях, один из них — область ЗК. Это происходит при грыже запирательного отверстия, воспалении ткани лонных костей, когда формируется отек стенок канала.
Патология возникает при поражении нерва на разных уровнях, один из них — область ЗК. Это происходит при грыже запирательного отверстия, воспалении ткани лонных костей, когда формируется отек стенок канала.
Синдром протекает в 2 вариантах, что связано с полным или частичным поражением запирательного нерва. Отличия одного варианта от другого выявляют специальными тестами.
Для синдрома характерна боль в паховой области в результате сдавления нерва. Боль усиливается при повышении внутрибрюшного давления во время кашля или из-за тесной одежды, при разгибании, отведении, повороте бедра внутрь. Может нарушаться чувствительность кожи средней и нижней трети внутренней поверхности бедра.
Синдром приводит к нарушению питания мышц внутренней части бедра и ограничению движения.
2.1. Медиальная борозда плеча
Медиальная
борозда плеча,
sulcus
b
icipitalis
medialis
(рис.
6), располагается на медиальной поверхности
плеча, начинаясь от нижней границы
подмышечной полости и заканчиваясь в
локтевой ямке.
Медиальная
борозда плеча ограничена:
Спереди
– двуглавой мышцей плеча;
Сзади
– трехглавой мышцей плеча;
С
латеральной стороны – клювоплечевой
и плечевой мышцами.
Рис. 6.
Медиальная
борозда плеча (выделена черно-белым
пунктиром).
А – медиальная
борозда плеча, Б — подмышечная полость,
В – локтевая ямка.
1 – двуглавая мышца
плеча, 2 — клювоплечевая мышца, 3 –
трехстороннее отверстие, 4 – нижняя
граница подмышечной полости, 5 — трехглавая
мышца плеча (длинная головка), 6 —
медиальная головка той же мышцы, 7 –
плечевая мышца
Лечение
Tipton JS, 2008
- Фармакологическое лечение боли: НПВП.
- Физиотерапия для увеличения силы приводящих мышц и сохранения подвижности, а также улучшения паттерна ходьбы.
- При неэффективности консервативного лечения может быть рассмотрен вариант оперативного вмешательства.
Sorenson EJ. Chen JJ. Daube JR. 2002
- Пациенты с острым началом нейропатии запирательного нерва хорошо выздоравливают при консервативном лечении.
- Пациенты с хронической невропатией имеют более неблагоприятный прогноз.
Bradshaw C. McCrory P. Bell S. Brukner P. 1997
- Хорошие результаты после хирургического освобождения.
- Физиотерапия должна быть частью плана реабилитации.
- Ожидаемое время для возвращения к активной деятельности составляет 3-6 недель.
Клиническая значимость
Повреждение запирательного нерва встречается редко, так как он залегает в области таза и глубоко в медиальной части бедра. Нерв может быть поврежден в результате прямой травмы или травмы окружающих мягких тканей. Легкое повреждение запирательного нерва можно лечить с помощью физиотерапии. В более тяжелых случаях может потребоваться хирургическое вмешательство.
Повреждение нерва может быть связано с
- растяжением нерва во время операции,
- защемлением внутри запирательного канала,
- сдавлением во время беременности,
- автомобильной или бытовой травмой,
- операцией на брюшной полости,
- занятиями спортом (бег или скручивания),
- предшествующими травмами или операциями.



























