Когда начинают оценивать ВДМ?
В первом триместре беременности матка полностью расположена в полости малого таза. Рост набирает темпы после 16-й недели. Как правило, на этом сроке у женщины становится заметным округлившийся животик.
Увеличение размеров матки на данном этапе обусловлено не только растущим плодом, но и разрастанием гладких мышечных волокон. В малом тазу становится тесно. Матка поднимается, начинает частично занимать брюшную полость, а дно подбирается и начинает подпирать диафрагму.
Согласно клиническим рекомендациям МЗ РФ 2020 г. «Нормальная беременность», врач акушер-гинеколог на каждом визите беременной после 20 недель обязан измерять ВДМ и ОЖ. Данные фиксируются в гравидограмме для отслеживания динамики. Вот так выглядят нормы ВДМ по неделям беременности:

По оси абсцисс отмечается срок беременности, по оси ординат — значения ВДМ по этим неделям беременности в сантиметрах. Нормальные показатели ВДМ определяются в границах от 10-й до 90-й перцентили.
Если гравидограмма показывает, что график поднимается или опускается ниже обозначенного коридора, это повод для дополнительных диагностических процедур. Беременная нуждается в оценке внутриутробного развития малыша, а также в измерении количества околоплодных вод с помощью УЗИ.
Особое внимание уделяют ВДМ в третьем триместре. Если врач отмечает несоответствие значений сроку беременности, то необходимо исключить поздно манифестирующие пороки развития малыша, а также измерить предполагаемую массу для выявления крупного или маловесного плода
Для этого на 30–34-й неделе пациентка также направляется на ультразвуковое исследование.
Гравидограмманы талдау
Гравидограмма – жүктіліктің ағымының ауытқулары мен ұрықтың ақауларын уақытылы анықтау үшін, міндетті клиникалық және зертханалық зерттеулердің нәтижелері белгілеп отыруда өте қолайы кесте болып табылады.
Антенатальды күтудің мақсаты
Антенатальды күтім (жүктіліктің 22 аптасынан босануға дейінгі кезеңдегі күтім) – жүкті әйелге өзінің денсаулығын, әлі дүниеге келмеген нәрестенің денсаулығын сақтауда, сонымен қатар оның күйеуіне немесе отбасына ана және әке болуға көмек беруді қамтамассыз ету болып табылады.
Медицина қызметкерлерінің ең маңызды жұмыстарының біріне жүкті әйелдерді, отбасылы жұптарды салауатты өмір салтын ұстану, босануға дайындалу және әйелге қамқорлық таныту және жүктілік, босану мен босанудан кейінгі кезеңге байланысты кез келген сұрағына жауап беруге дайын болу жатады.
Гравидограмманың бірінші бағаны сандық өрнекте жазылады. «Артериальды қысым» бағанында қою сызықпен қалыпты систолалық және диастолалық қысымдар берілген. Әрбір келген сайын жүкті әйелдің артериальды қысымы нүктемен белгіленіп,бүкіл жүктілік бойында диастолалық және систолалық қысымның динамикасы бөлек екі қисық түрінде көрсетіледі.
Гравидограммада ерекше көңіл бөлуді жатыр түбінің биіктігін белгілеу жатады, жатырдың жүктілікке байланысты қалыпты өсуіне байланысты деңгейі екі қою қисық сызықпен белгіленген, әрбір тексеріс кезінде өлшеген сайын нүктемен белгіленіп, нүктелер бірі бірмен сызықпен жалғанып отырады. Егер нәтижесінде шыққан қисық сызық жоғарғы қалыпты шекарадан шығып кетсе, көбінесе ірі ұрық, су көптілік, көпұрықтылық, ал ал төменгі шекарадан шығып кеткен жағдайда – құрсақішілк дамудың тежелуі, суы аздық т.б. көрсетеді, бұның өз сәйкесінше қосымша зерттеулерді жүргізуді талап етеді (УДЗ, КТГ, допплерометрия және т.б.)
Жатыр түбінің биіктігінің тұруын өлшеу әдісі
Жатыр түбінің биіктігін сантиметрлік лентамен қасаға симфизінен бастап жатыр түбіне дейін өлшейді
Жатыр мойнының жағдайы. Жатыр мойнының жағдайы ұпаймен беріледі, әсіресе жүктілікті ерте үзу қаупі бар әйелдерде. Жатыр мойнының жағдайын ұпаймен есептеу Е.Н.Бишоп кестесі бойынша есептеледі.
Жатыр мойынының жағдайын ұпаймен бағалау
| Жатыр мойны | Ұпайлар | ||
| О | 1 | 2 | |
| Ұзындығы | 2 см артық | 1 см артық, бірақ 2 см аз | 1 см аз |
| Цервикалды өзек | Сыртқы аран жабық | Сыртқы аран 1 көлденең саусақты өткізеді | Ішкі аран жартылай ашық |
| Консистенция | Тығыз | Жұмсарған | Жұмсақ |
| Позиция | Жамбастың өткізгіш өсінен артқа қарай | Жамбастың өткізгіш өсі бойымен | Жамбастың өткізгіш өсінен алдыға қарай |
- Жүктілік кезінде салмақтың артуын бағалауда дене тұрқының сипатына қарай әйелдің салмақтық-бойлық коэффициенті (СБК)ескеріледі(СБК, % = дене салмағы, кг/бойы, см х 100).
- Дене тұрқы қалпы әйелдің СБК 35-41%;
- Артық салмағы бар әйелдерде СБК – 42-54%;
- Салмағы жеткіліксіз әйелдерде СБК – 30-34% аралығын құрайды.
- Ал басында дене салмағы жеткіліксіз болған әйелдерде басқаларына қарағанда көбірек салмақ қосуы мүмкін. Бұндай әйелдер тобында жүктемелік күндері көзге көрінетін ісінулері болмаған жадайда тереңірек зерттеген жөн, өйткені олар ерте босану немесе салмағы жеткіліксіз нәрестелер туу қаупі бар тобына жатуы мүмкін.
Қалыпты салмағы бар әйелдерге арналған гравидограмма
- Ұрықтың жағдайын комплекстік бағалауда әйел өзі «10-ға дейін сана” атты ұрықтың қозғалу деңгейін анықтайтын сынақты жүргізе алады.
- Ұрық қозғалыс сынағын әйел өзі жүктіліктің 28 аптасынан бастап күнделікті болсануға дейін арнайы қағазға белгілеп отыруы қажет. Ұрықтың қозғалысының азаю немесе сипатының өзгеруі оның жағдайының бұзылысы ретінде қарастыру керек. Таңғы сағат 9дан бастап әйел ұрықтың 10 қозғалысын санайды. 10-шы қозғалыс жүктіліктің мерзімі мен аптаның күніне сай бағанға белгіленеді.
- Әйелдер кеңесіне келген сайын әйел толтырған қағазын өткізіп отырады.
- «10 ға дейін сана сынағынан басқа” ұрықтың қозғалысын
- 1 сағаттың ішінде күніне 3 рет есептеуге болады (мысалы, Сағ. 7.00-8.00, 12.00-13.00, 18.00-19.00). 12 сағат ішінде ұрықтың қозғалуы 10 нан аз болуы (сағ 9.00 дан 21.00 дейін) және 1 сағатты ішінде 3-тен аз болуы ұрықтың дабыл қағуы болып табылады және кардиомониторлы зерттеуді қажет етеді.
Сонымен қорытындылай келе, жүктілікті көтере алмаушылық патологиясының жиілігі барлық босанулар санына шаққанда 10-20% құрайды, 50% жағдайда ұрық өлі тууы, 60-70% жағдайда ерте неонатальды, 60-65% жағдайда нәрестелер өлі туу жағдайы тіркеліп отыруы медицина қызметкерлерін өте алаңдатуда, сондықтан жүктіліктің ағымының ауытқулары мен ұрықтың ақауларын уақытылы анықтау үшін, міндетті клиникалық және зертханалық зерттеулердің нәтижелері белгілеп, жүктілік ағымын динамикалық зерттеуде гравидограмманы пайдалану өте маңызды көмекші құрал болып табылады
Презентация на тему: » СРС на тему: Интерпретация гравидограммы Подготовила: Байдиллаева Д.Ж Группа: ОМ к Проверил: Майкупов М.М. С.Ж.АСФЕНДИЯРОВ АТЫНДАҒЫ ҚАЗАҚ ҰЛТТЫҚ.» — Транскрипт:
1
СРС на тему: Интерпретация гравидограммы Подготовила: Байдиллаева Д.Ж Группа: ОМ к Проверил: Майкупов М.М. С.Ж.АСФЕНДИЯРОВ АТЫНДАҒЫ ҚАЗАҚ ҰЛТТЫҚ МЕДИЦИНА УНИВЕРСИТЕТІ КАЗАХСКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ С.Д.АСФЕНДИЯРОВА Алматы 2017

2
План: Введение Шкала анализа крови и мочи Шкала АД Шкала ОЖ Шкала ВДМ Шкала МРП

3
Введение O Для своевременной оценки отклонений в течении беременности и развитии плода целесообразно также использовать гравидограмму, в которой регистрируются основные показатели обязательного клинического и лабораторного обследования беременных.

4
Гравидограмма Это сводная таблица данных, заполняемая при каждом посещении и показывающая динамику течения беременности. Ведение гравидограммы обязательно при каждом посещении во втором и третьем триместре. Гравидограмма позволяет визуально оценить отдельные параметры динамики беременности и представляет своего рода «паспорт» беременной


6
Шкала анализы крови и мочи
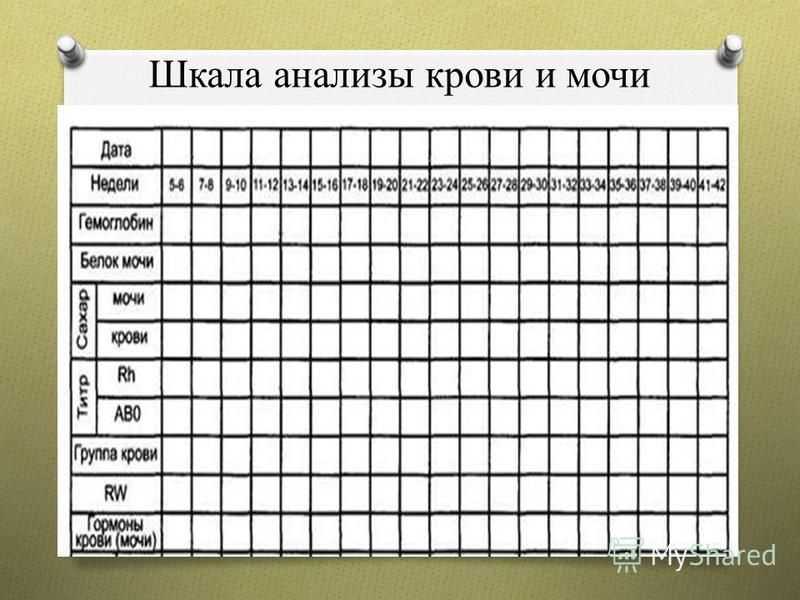
7
Шкала АД O В графе жирными линиями отмечены границы допустимой нормы систолического и диастолического давления. При каждом посещении беременной и измерении артериального давления точками отмечается уровень систолического и диастолического давления, которые соединяются между собой, образуя 2 отдельные линии систолического и диастолического давления, отражающие динамику АД в течение беременности.

8
Шкала окружности живота (на уровне пупка)

9
Шкала ВДМ На гравидограмме отмечается высота стояния дна матки (ВДМ) в см (на вертикальной оси) соответственно сроку беременности (на горизонтальной оси). Строится график изменения ВДМ при беременности.
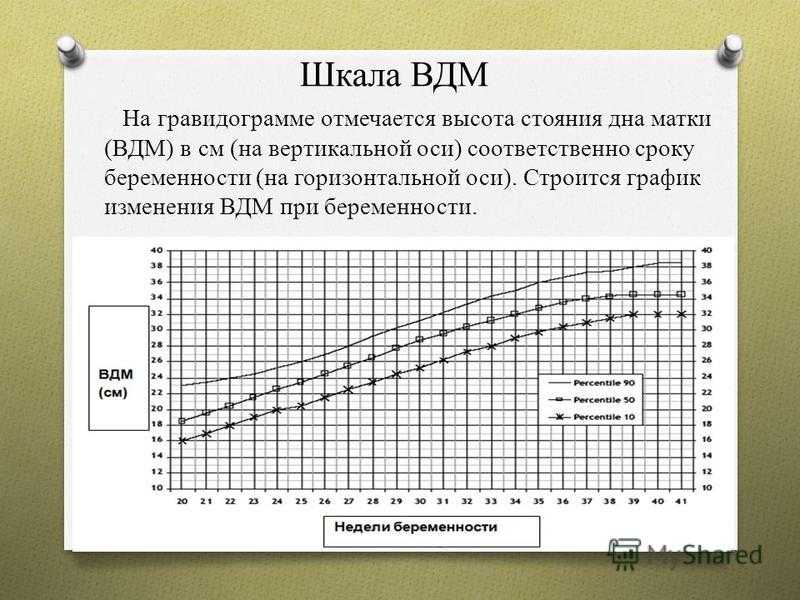
10
Измерение ВДМ O Измерение высоты стояния дна матки определяют сантиметровой лентой и тазомером. Для измерения у женщины должен быть опорожненный мочевой пузырь. Беременная ложится, методом пальпации определяют положение плода (результат оценивается только при продольном положении) и измеряют расстояние от верхнего края симфиза (лобка) до наиболее выдающейся точки дна матки (дно у матки вверху, а внизу находится шейка матки). Срок беременности (акушерские месяцы) Высота стояния дна матки (см) 4 месяца месяцев месяцев месяцев месяцев месяцев месяцев 28-32

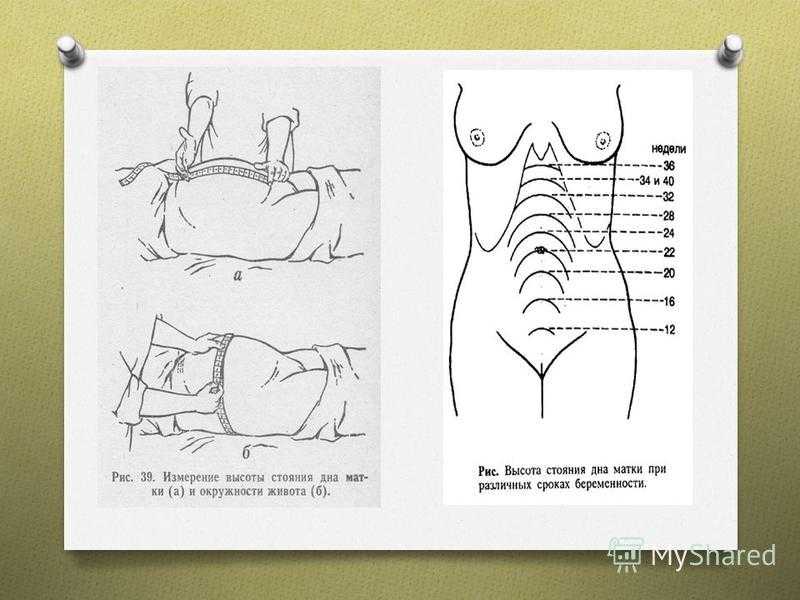
12
O При каждом измерении высоты стояния дна матки ее величина отмечается точкой, соединяясь между собой линией. O Начиная с 20 недель беременности ВДМ должна измеряться при каждом посещении. ВДМ ЗВРП, маловодие или меньший срок беременности, чем установлено крупный плод, многоводие, многоплодие

13
O Состояние шейки матки оценивают в баллах, особенно у женщин с риском преждевременного прерывания беременности(по видоизмененной шкале Бишопа) O При суммарной оценке 4 балла в момент наблюдения хирургической коррекции не требуется, при оценке баллов — она необходима. Для более точной диагностики желательно провести ультразвуковое исследование для оценки степени раскрытия истмической части шейки матки. Раскрытие менее 0,8 см оценивается в 1 балл, более 0,8 см — 2 балла.


15
В графе — «предлежание плода» — указывается предлежание головное, тазовое или косое. Сердцебиение при выслушивании плода отмечается знаком «+».

16
Массо-ростовой показатель (МРП) МРП у беременных нормостенического телосложения 38,13 + 3,07 %, с избыточной 48,36 ± 6,31 % и недостаточной массой тела 32,25 ± 1,88 %. Интервалы между двумя указанными линиями означают параметры нормальной прибавки массы в соответствии с весовыми категориями. При очередном осмотре величину прироста массы указывают точками, соединяя их линией (Для ориентировки нормальной прибавки массы тела в гравидограмме представлены верхняя и нижняя граница нормы в определенные сроки беременности.). * Общая прибавка массы тела у всех беременных (с ранних сроков до 40 нед) менее 7 кг или отсутствие ее нарастания в течение нескольких визитов может указывать на задержку развития плода, в связи с чем требуется проведение дополнительного обследования! Масса (кг) : рост (см) х 100%


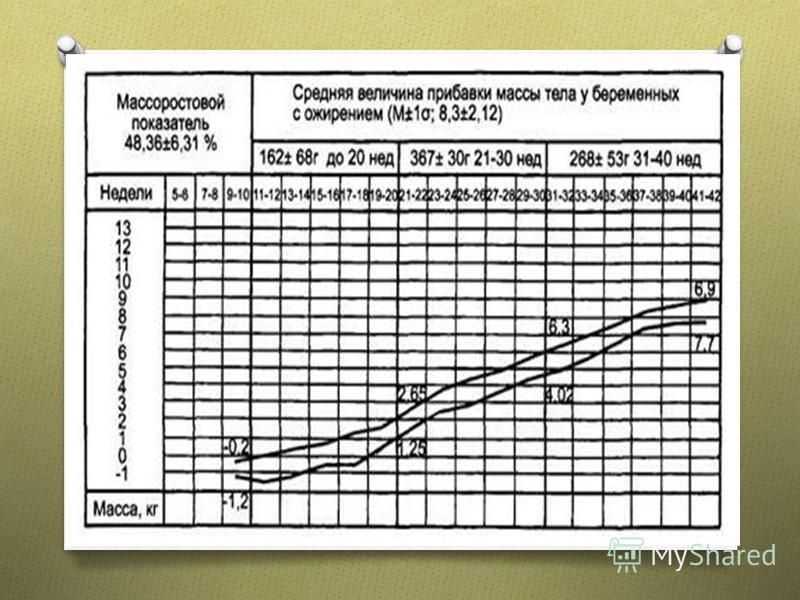
19
Расширенный антенатальный мониторинг дополнительно включает: 1. Ультразвуковое исследование(УЗИ). 2.Кардиотокография(КТГ). 3. Оценка биофизического профиля плода(БПП). 4. Допплерометрия маточно-плацентарно- плодового кровотока.


Осмотры беременных у врачей
Осмотры врачом акушером-гинекологом проводятся не менее 10 раз: 1 раз в месяц до 28 недель, и 2 раза в месяц после 28 недель беременности. При обнаружении патологии частота посещений врача возрастает.
Помимо этого акушер-гинеколог, ведущий беременность выдаст направление на осмотр врачом-терапевтом и врачом-стоматологом, не менее трех раз за беременность. Первый осмотр необходимо провести в течение первых 7-10 дней после постановки на учет в ЖК, затем один раз в каждом триместре.
Также вас обяжут посетить оториноларинголога и офтальмолога, как правило, дважды за время беременности. Посещение других специалистов зависит от показаний. Учитываются хронические болезни женщины и обнаруженные или предполагаемые патологии плода, например, при возникновении подозрения на генетические отклонения.
Скрининговое ультразвуковое исследование плода
Скрининговое исследование проводится трижды:
Первое УЗИ в 11-14 недель проводится с целью установить срок и характер течения беременности. Обязательна оценка толщины воротникового пространства, состояния хориона.
Второе УЗИ в 20-24 недели проводится с целью детальной оценки анатомии плода для обнаружения у него пороков развития, маркеров хромосомных болезней, ранних форм задержки развития плода, патологии плаценты, аномального количества околоплодных вод.
Третье УЗИ в 32-34 недели оценивает темпы роста плода, выявляет врожденные пороки развития с поздними проявлениями, также дает оценку состояния развития плода.
Если у врачей возникает подозрение на патологию, то назначаются дополнительные УЗИ.
Если вы запланировали ребёнка заранее и пришли в ЖК сразу же при задержке менструального цикла, вас также направят на подтверждение беременности по УЗИ. Это необходимо и в тех случаях, когда при ручном исследовании сложно обследовать состояние матки (например, при ретрофлексии).
Начиная с 28 недели необходимо проводить тест шевеления плода. Обычно этим занимается сама беременная – подсчитывает сколько раз ощущается шевеление плода в матке. В идеале ребёночек должен проявить двигательную активность не меньше 10 раз за 6 часов наблюдений. Некоторые акушеры-гинекологи выдают «своим» подопечным беременным бланк для записи шевелений. Не стоит считать подобные требования занудством и глупостью, потому что уменьшение движений плода или изменение их характера движений можно рассматривать как симптом нарушения его состояния. Так, слишком частые и сильные шевеления могут быть признаком кислородного голодания.
Все действия врачей акушеров-гинекологов по наблюдению за беременными регламентируются приказом Минздрава России от 10 февраля 2003 года N 50 «О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях». Поэтому в государственных женских консультациях порядок наблюдения беременных женщин, как правило, одинаков. В частных клиниках схема наблюдения может несколько отличаться, например, включать дополнительные анализы и исследования узких специалистов, психологическую подготовку к родам, школу материнства и т.д.





























